ARTIGO
Tireoidite de Hashimoto: quando suspeitar, como diagnosticar, tratar e acompanhar?
Tópicos
Publicado
Jan/2023
![]()
8 min

A tireoidite de Hashimoto é a causa mais comum de hipotireoidismo em países desenvolvidos e locais nos quais a ingestão de iodo é adequada.1,2
Etiologia
É uma doença autoimune causada pela formação de anticorpos que atacam o tecido tireoidiano, causando fibrose progressiva e consequente prejuízo na produção dos hormônios da tireoide. A maioria dos pacientes desenvolve anticorpos para uma variedade de antígenos tireoidianos, sendo o mais comum o antitireoperoxidase (anti-TPO). Muitos também formam anticorpos antitireoglobulina (anti-Tg) e anticorpos bloqueadores do receptor de hormônio tireoestimulante (TRAbs).1,2
Parece haver uma predisposição genética à doença, além de influência de fatores ambientais e de hormônios sexuais.1
A tireoidite de Hashimoto também pode ser uma das manifestações da Síndrome Autoimune Poliglandular tipo 2, que cursa adicionalmente com deficiência adrenal autoimune e diabetes mellitus tipo 1. Além disso, pode estar relacionada a várias outras doenças autoimunes, como anemia perniciosa, insuficiência adrenal e doença celíaca.1,2
Epidemiologia
Curiosamente, as mulheres são cerca de 4 a 10 vezes mais afetadas que os homens, sendo que a maioria é diagnosticada entre as idades de 30 a 50 anos.1,3
A incidência é estimada em 0,8 por 1.000 por ano em homens e 3,5 por 1.000 por ano em mulheres e a prevalência aumenta com a idade.1

Quadro Clínico: sinais e sintomas
As manifestações são bem variadas.1 Inicialmente, alguns pacientes podem ter crises de sintomas de hipertireoidismo, devido à destruição inicial das células da tireoide, levando ao aumento da liberação de hormônios tireoidianos na corrente sanguínea. Então, quando a destruição do órgão for significativa, os pacientes apresentam sintomas de hipotireoidismo, que surgem lentamente.1
Em algumas pessoas, os sintomas podem ser muito discretos ou imperceptíveis.1 Porém, quando presentes, em função da ampla ação dos hormônios tireoidianos na maioria dos órgãos e tecidos, os sintomas do hipotireoidismo costumam ser variados e numerosos, podendo acometer os sistemas:1,2

Um sinal característico é o mixedema, quando a pele se apresenta com um edema endurecido. Isso, no entanto, é incomum e ocorre apenas em casos graves.1
Avaliação diagnóstica
Devido ao hipotireoidismo primário, que cursa com o aumento do hormônio estimulante da tireoide (TSH) em resposta ao T4 livre baixo, o quadro bioquímico apresenta:1
Baixo nível de T4 total ou T4 livre
Nível elevado de TSH
Então, o diagnóstico da tireoidite de Hashimoto é confirmado com a presença de anticorpos anti-tireoperoxidase (anti-TPO) e/ou anti-tireoglobulina (anti-TG). No entanto, 5-10% dos pacientes podem ser anticorpos negativos.1,2

A anemia está presente em 30% a 40%, além de possíveis alterações em outros exames, como: redução na taxa de filtração glomerular e níveis elevados de colesterol total, LDL e triglicerídeos.1
A ultrassonografia da tireoide é útil para avaliar o tamanho da tireoide, a textura e a presença de nódulos tireoidianos, uma vez que o carcinoma papilífero pode chegar a 30% dos casos.1,2
Tratamento
A base do tratamento do hipotireoidismo é a reposição do hormônio tireoidiano.1
Quando o TSH é > 10mU/L o tratamento deve ser considerado, especialmente porque os níveis de TSH indicam a velocidade de evolução do hipotireoidismo subclínico para hipotireoidismo clássico.4
Pacientes com níveis de TSH entre 5 e 10mU/L e sintomas relevantes devem ser avaliados para tratamento medicamentoso. Porém, os idosos acima de 85 anos têm baixa taxa de mortalidade devido ao hipotireoidismo e não apresentam sintomas cognitivos mesmo com TSH relativamente alto e, dessa forma, a conduta pode ser mais conservadora.4
A medicação de escolha é a levotiroxina, administrada por via oral diariamente. Para uma ótima absorção, deve-se tomar respeitando o jejum de 30 minutos à 1 hora antes ou 2 horas após o café da manhã ou ingestão de alimento.1
Para evitar absorção subótima, não deve ser administrada juntamente com:1
- suplementos de ferro ou cálcio,
- hidróxido de alumínio, e
- inibidores da bomba de prótons.
A dose padrão para o hipotireoidismo clínico é de 1,5 - 1,7 mcg/kg por dia, mas pode variar de um paciente para outro.4
Considerações com relação à posologia:1
- Pacientes com menos de 50 anos: iniciar a dose padrão completa.
- Pacientes com doenças cardiovasculares: iniciar com doses menores.
- Pacientes com mais de 50 anos: a dose inicial recomendada é de 25 mcg/dia com reavaliação em seis a oito semanas.
- Grávidas: a dose de tiroxina precisa ser aumentada em 30%.
- Pacientes com síndrome do intestino curto: doses aumentadas de levotiroxina são necessárias.
- Pacientes com Tireoidite de Hashimoto podem ter sintomas persistentes (fadiga crônica, fraqueza, nervosismo, irritabilidade, oscilação de humor, atividade sexual prejudicada) e outros sintomas que levam a uma baixa qualidade de vida mesmo tratados com LT4 e níveis normais de TSH e T4. As mulheres com altos níveis de anticorpo anti-TPO circulante são mais propensas a ter esses sintomas.3
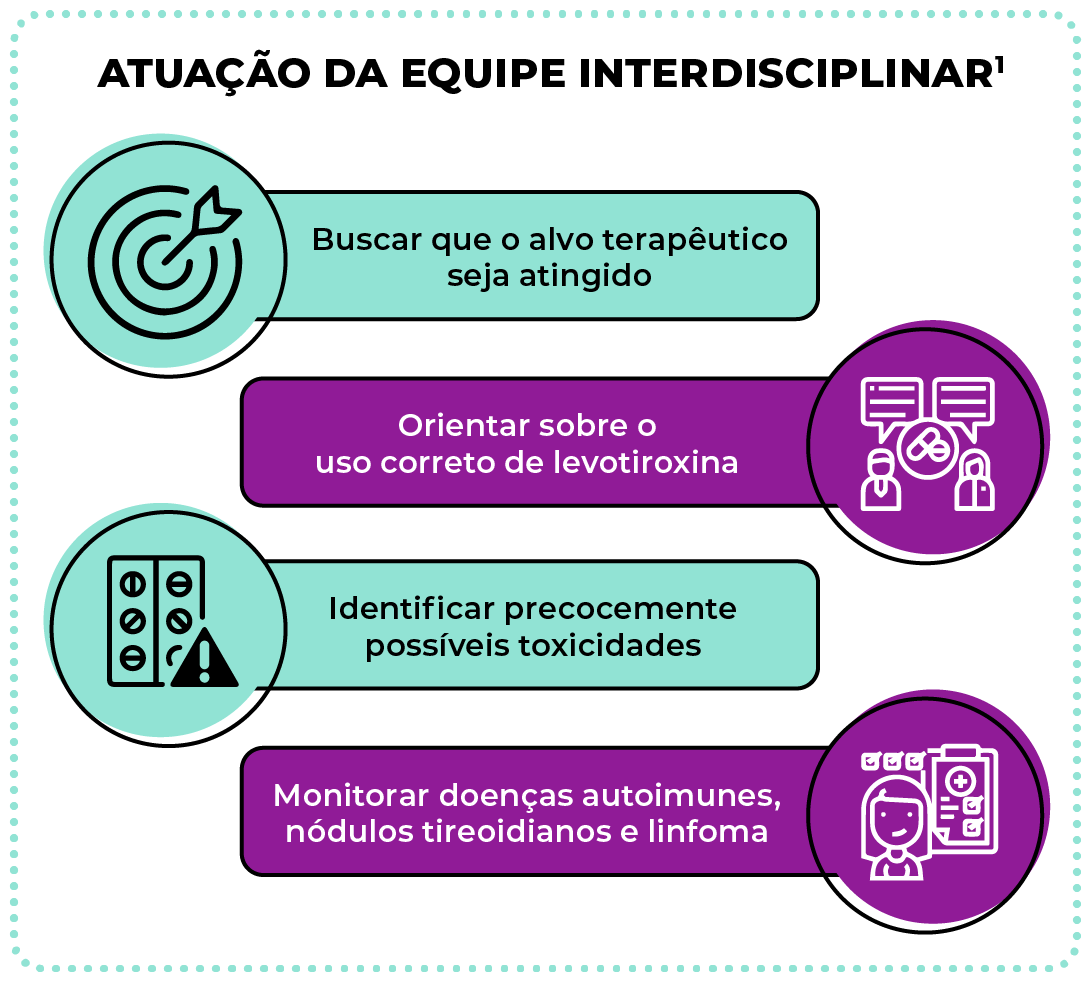
Importância da equipe interdisciplinar de saúde para melhores resultados
A tireoidite de Hashimoto é uma doença crônica, sem cura.1,4 Assim, a atuação da equipe interdisciplinar é fundamental para garantir que o alvo terapêutico seja atingido, com o uso das doses corretas de levotiroxina e identificação precoce de possíveis toxicidades. Por exemplo, a suplementação excessiva pode levar a efeitos deletérios, como arritmias (a mais comum é a fibrilação atrial) e osteoporose. Também é importante o acompanhamento geral da saúde do paciente, incluindo o monitoramento de outras doenças autoimunes, nódulos tireoidianos e linfoma.1
Compartilhar
-
Mincer DL, Jialal I.
Hashimoto Thyroiditis.
https://www.ncbi.nlm.nih.gov/books/NBK459262/ -
Caturegli P, De Remigis A, Rose NR.
Hashimoto thyroiditis: clinical and diagnostic criteria.
Autoimmun Rev. 2014 Apr-May;13(4-5):391-7. -
Ragusa F, Fallahi P, Elia G, Gonnella D, Paparo SR, Giusti C, Churilov LP, Ferrari SM, Antonelli A.
Hashimotos' thyroiditis: Epidemiology, pathogenesis, clinic and therapy.
Best Pract Res Clin Endocrinol Metab. 2019 Dec;33(6):101367. -
Topliss DJ.
Clinical Update in Aspects of the Management of Autoimmune Thyroid Diseases.
Endocrinol Metab (Seoul). 2016;31(4):493-499. doi:10.3803/EnM.2016.31.4.493
Referências
